- 7月 9, 2025
- 4月 24, 2026
便潜血検査陽性の方へ その(1)

皆様こんにちは。
早いもので開院して2年目に突入しました。
このコラムは、便潜血検査で陽性であった方、血便を認めた方、初めて大腸カメラ検査を受診される方にお読みいただくと参考になると思います。
大腸カメラ検査を受けるにあたって確認いただきたいこと(2)
https://sasajima-clinic.com/blog/archives/64と重複する内容になります。
当院は、大腸カメラ検査の受診者様が、胃カメラ検査よりも多く、それだけお悩みの方が当院を選択していただいている結果で有難いことです。
大腸カメラ検査の受診者様の動機で一番多いのは便潜血検査陽性です。
まずは、大腸カメラ検査は、行っているもののポリープ切除は行っていない検査のみの対応の施設があります。このような施設で検査を受けた場合には、切除すべき病変が発見された場合には他の施設へ紹介され、そこでさらに再度初診外来を受診し、下剤を内服して治療を受けるという段取りが必要になります。経済的にも肉体的にも2重の負担がかかりますので、あまり推奨されません。
日帰りポリープ切除術
日帰りポリープ切除術の適応となる病変を発見された場合の、内視鏡クリニックや病院の対応を以下に分類しました。
①Cold Forceps Polypectomy(コールドフォーセプスポリペクトミー)
高周波電源を使用せず、生検鉗子(通常は検査用のもの)で5mm以上になると分割切除となることが多く、腫瘍が小さいにも拘わらず遺残・再発の可能性が懸念されます。分割切除となると正確な病理組織診断は困難であることも難点です。内視鏡クリニックで、この手法を主に適用している施設もそれなりにあります。背景に、内視鏡のスネアなどの医療機器の価格の高騰があると思われます。ちなみに当院では、めったに行うことありません。
②Cold Snare Polypectomy(コールドスネアポリペクトミー)
高周波電源を使用せず、金属のスネアワイヤーで絞りこんで切除します。腫瘍サイズが10mm以下で、かつ形態が非有茎性(:くきを持たない病変)であり拡大観察で腺腫と術前診断された場合に適応となります。切除可能な深さについては、粘膜下層はほとんど取れないためです。この方法で切除可能な病変は限定的です。高周波を使用した内視鏡切除と比較すると後出血や穿孔などの偶発症が少ない傾向にありますが、両者には統計学的有意差はないというのが現状です。
最近、このコールドスネアポリペクトミーを早期癌に対して行った後に、進行癌で再発した症例が報告されるなどの問題点が浮き彫りになっております。今後もこのようなケースは増えるのではないかと懸念されます。
③Polypectomy(ポリペクトミー)
高周波電源は使用しながら、金属のスネアワイヤーで絞りこんで切除します。熱を加えて切除することから、熱を加える時間が長かったりすると切除後の潰瘍底(かいようてい)から後出血(こうしゅっけつ)を来す確率が、cold snare polypectomy(コールドスネアポリペクトミー)よりも高い可能性があります。
④EMR(内視鏡的粘膜切除術)
粘膜下層に粘稠度の高い液体を注入してから、スネアワイヤーで絞り込んでから高周波電流を流して切除する方法です。腫瘍サイズが10~20mm程度の平坦な病変(横に広がっている病変)、大型の有茎性病変(茎を持った病変)、陥凹型(凹んだ形態)の病変、早期がんなどに適応します。ここからは経験則ですが、形態が有茎性病変(くきを有する病変)にも、Cold Snare Polypectomy(コールドスネアポリペクトミー)やPolypectomy(ポリペクトミー)を無理に適応するよりもこのEMR(内視鏡的粘膜切除術)を適用したほうが、術直後の出血や後出血も少なく、病変を確実にきれいに切除可能です。
具体的なケースを紹介しましょう。便潜血検査2回法で1回陽性にて受診された患者様です。横行結腸に35mmの大型有茎性ポリープを認めます。茎の部分は太く、栄養している動脈のために、リアルタイム観察時も大きく拍動しておりました。クリニックレベルだと、このような大型有茎性病変を切除している施設は稀少です。このような病変が偶然発見されると他の施設に紹介となってしまい再度治療のために外来受診を行ってから、一泊入院して治療となることが多いと思われます。
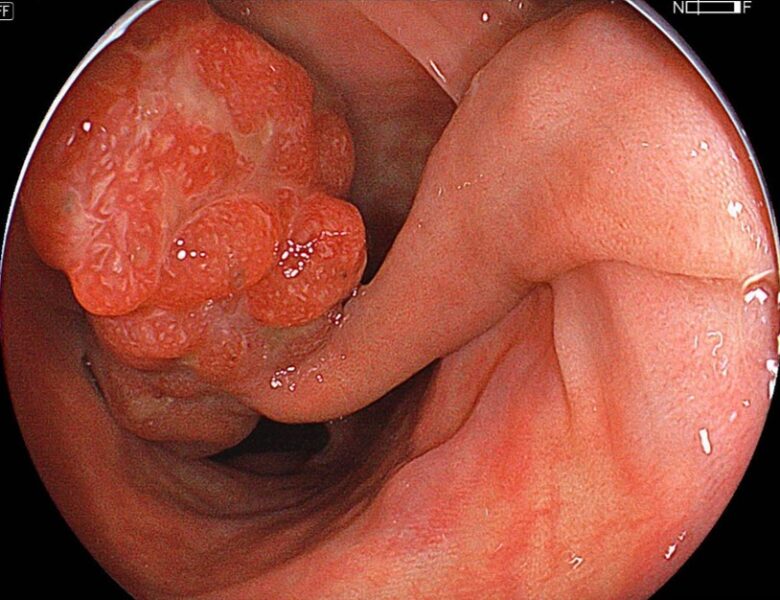
横行結腸に腫瘍径が推定40mm弱の有茎性病変を認める。このレベルの大きさ
と形態になると日帰りで切除するのは、高度の技術、時間とコスト(費用)が
10mm以下のポリープよりも甚大であり殆どの施設が撤退すると思われる。
小生と同等の修行を積んだ内視鏡医仲間からも、時間とコストの観点から、
小さなポリープを切除することに徹していると骨身に染みる
皮肉を言われた次第である。
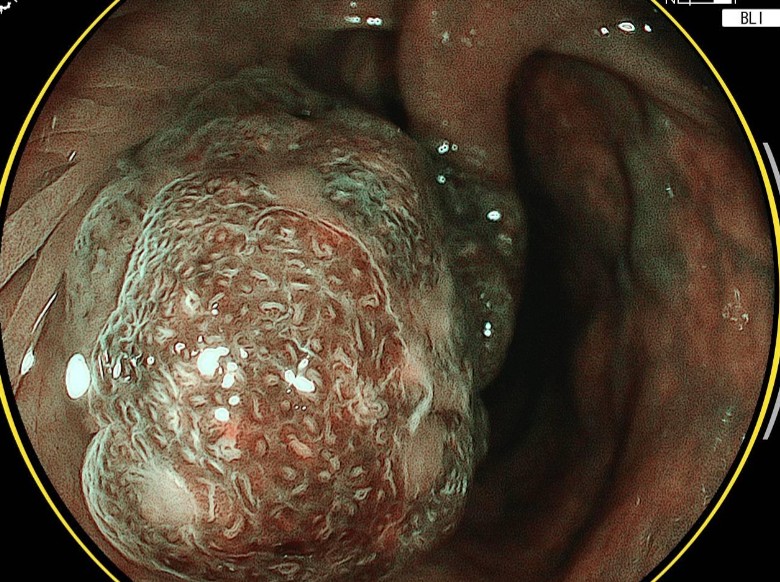
拡大内視鏡観察では、腺口形態(pit pattern)と微細血管構築
(microvascular pattern)から過誤腫性ポリープ(非腫瘍性ポリープ)を疑った。
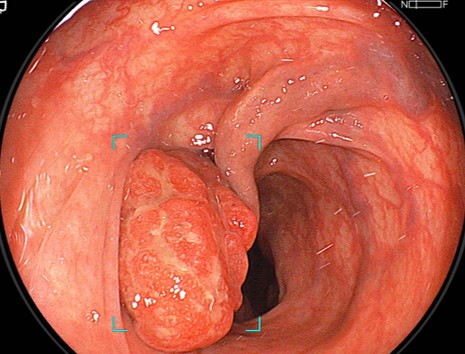
大型の動脈と静脈の還流が観察され、実際にリアルタイム観察では、茎の部分の
大きな動脈性拍動が観察された。出血のリスクが高い病変であることが容易に
想定できる。
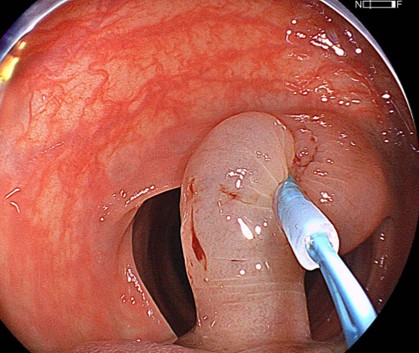
前述したように、大型の栄養動脈が流入していることは必発なので、
留置スネアで根本を結紮(縛って血流を遮断すること)してから
切除することにした。これにより術直後の動脈性出血、自宅に帰宅してからの
後出血のリスクを最小限にすることが可能となる。
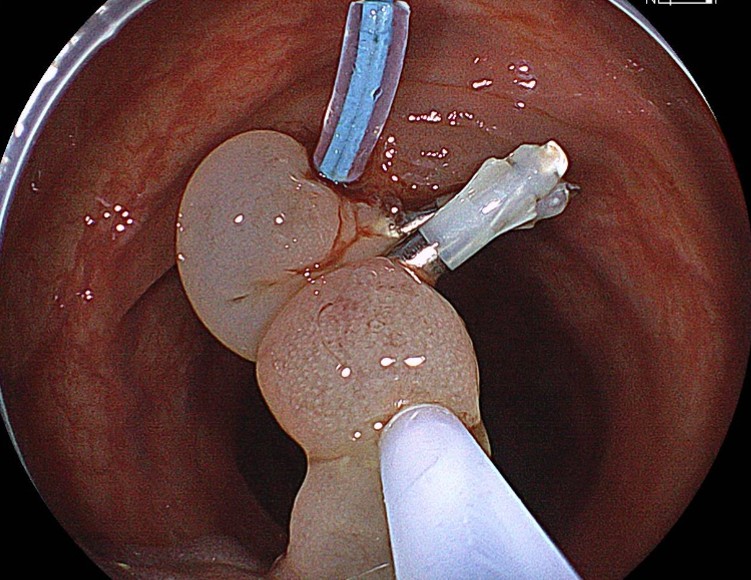
さらにクリップを2個追加してから、マージンを十分に確保して切離した。
このような病変は、最大限の用心深さを以って臨んでいる。
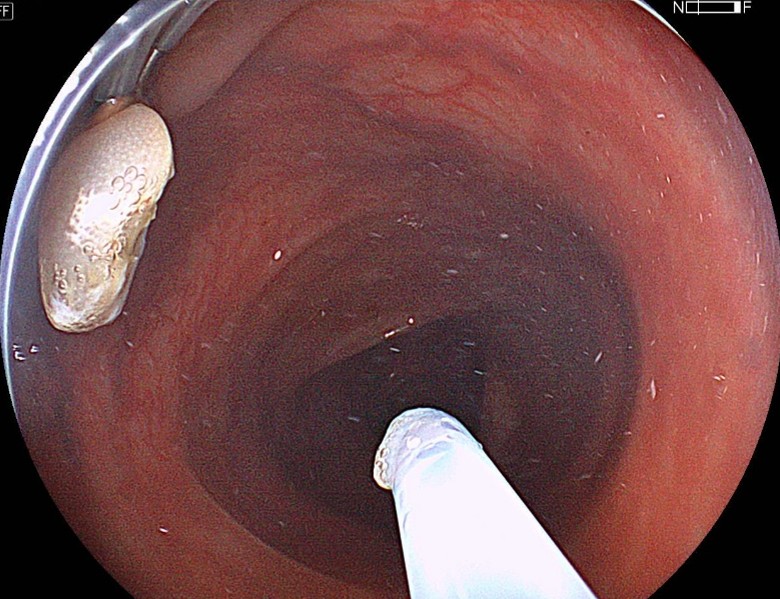
切除直後の画像、全く出血させることなく手技は終了した。この後に、後出血
などのトラブルもなく外来診察日を迎えられた。
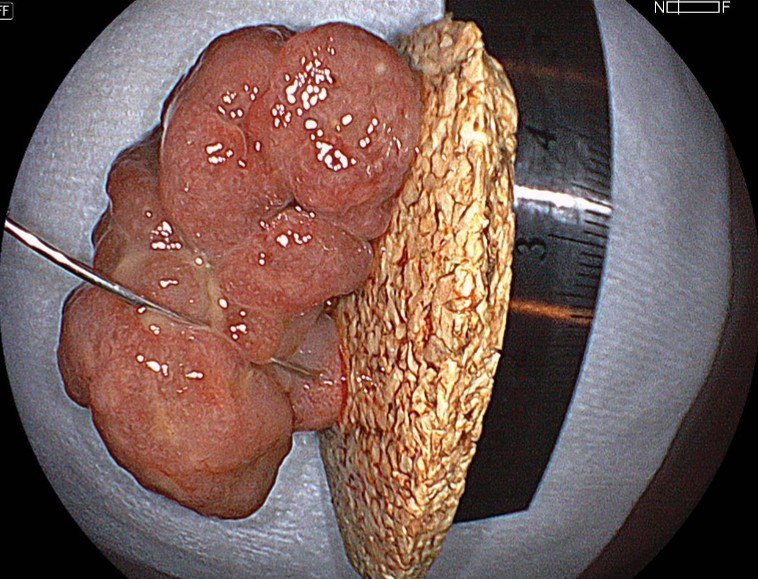
切除標本のピン固定された画像:40mm弱の病変で、病理組織診断では、
内視鏡診断の想定通り過誤腫性ポリープで、切除断端陰性であった。
当院では20mm以上の大型の病変に遭遇することが多く見られます。これらは、
受診動機が、殆どが便潜血検査陽性であったということをご理解いただければと
思います。このような病変は、日帰り切除の適応としている施設は稀有だと思い
ます。大半が、その日は検査のみで病院に紹介となり、入院治療となります。
20mm前後の病変の切除後の病理組織診断の結果として早期の大腸がんであったり、その手前の
高度異型管状腺腫(こうどいけいかんじょうせんしゅ)であったりすることが多いです。
便潜血検査が陽性であると判明した場合には再度、便潜血検査にトライすること
は無意味です。
検査を恐れて、来年に便潜血検査を先延ばしにすることはもっと悪い選択肢といえます。
陽性であったことは、受診するためのよいきっかけと前向きに捉えていただければと思います。
最後に、受診する際は、鎮静剤を使用しているか(楽に検査が受けられそうか)
だけではなく、経済的にも肉体的にも2重の負担を防ぐためにも必ずその施設が日帰りでどのサイズまで切除してくれるのか確認してから、大腸カメラ検査に臨みましょう。
